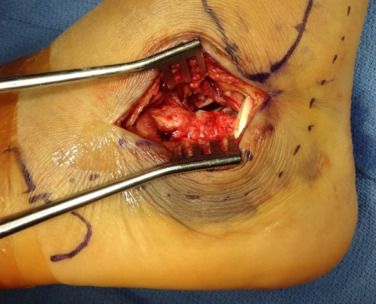
परम्परागत पार्श्व L दृष्टिकोण क्याल्केनियल फ्र्याक्चरको शल्यक्रिया उपचारको लागि क्लासिक दृष्टिकोण हो। यद्यपि एक्सपोजर पूर्ण छ, चीरा लामो छ र नरम तन्तु बढी फ्याँकिएको छ, जसले सजिलैसँग ढिलो नरम तन्तु मिलन, नेक्रोसिस र संक्रमण जस्ता जटिलताहरू निम्त्याउँछ। वर्तमान समाजको न्यूनतम आक्रामक सौन्दर्यशास्त्रको खोजीसँगै, क्याल्केनियल फ्र्याक्चरको न्यूनतम आक्रामक शल्यक्रिया उपचारको अत्यधिक प्रशंसा गरिएको छ। यस लेखले ८ सुझावहरू संकलन गरेको छ।
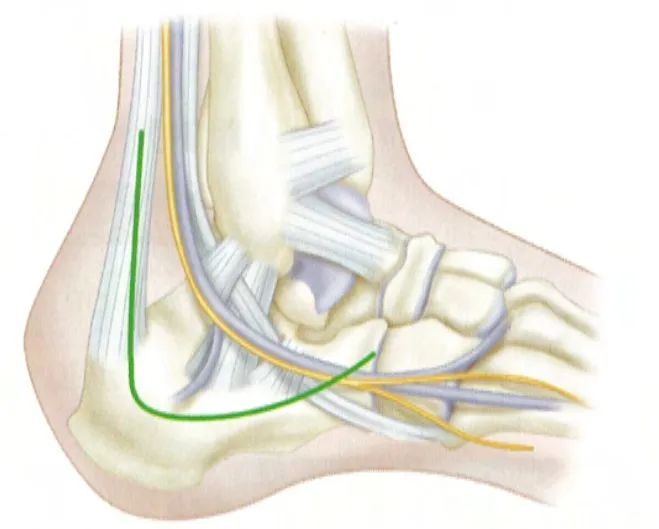
फराकिलो पार्श्व दृष्टिकोणको साथ, चीराको ठाडो भाग फिबुलाको टुप्पोको अलि नजिकबाट र एकिलिस टेन्डनको अगाडिबाट सुरु हुन्छ। चीराको स्तर पार्श्व क्याल्केनियल धमनीले खुवाएको चोट लागेको छालाको ठीक टाढा बनाइन्छ र पाँचौं मेटाटार्सलको आधारमा घुसाइन्छ। दुई भागहरू अलिकति घुमाउरो समकोण बनाउन कुर्कुच्चामा जोडिएका हुन्छन्। स्रोत: क्याम्पबेल अर्थोपेडिक सर्जरी।
Pछालाको चाउरीपन कम गर्ने उपाय
१९२० को दशकमा, बोहलरले क्याल्केनियसलाई कर्षण अन्तर्गत घटाउने न्यूनतम आक्रामक उपचार विधि विकास गरे, र त्यसपछि लामो समयसम्म, कर्षण अन्तर्गत पर्कुटेनियस पोकिंग रिडक्सन क्याल्केनियस फ्र्याक्चरको उपचारको लागि मुख्यधारा विधि बन्यो।
यो सबटालर जोइन्टमा इन्ट्राआर्टिक्युलर टुक्राहरूको कम विस्थापन भएका फ्र्याक्चरहरूको लागि उपयुक्त छ, जस्तै स्यान्डर्स टाइप II र केही स्यान्डर्स III लिंगुअल फ्र्याक्चरहरू।
स्यान्डर्स टाइप III र कमिन्युटेड स्यान्डर्स टाइप IV फ्र्याक्चरहरूको लागि जसमा गम्भीर सबटालर आर्टिक्युलर सतह पतन हुन्छ, पोकिंग रिडक्सन गाह्रो हुन्छ र क्याल्केनियसको पोस्टरियर आर्टिक्युलर सतहको शारीरिक रिडक्सन प्राप्त गर्न गाह्रो हुन्छ।
क्याल्केनियसको चौडाइ पुनर्स्थापित गर्न गाह्रो छ, र विकृति राम्रोसँग सच्याउन सकिँदैन। यसले प्रायः क्याल्केनियसको पार्श्व पर्खाललाई फरक-फरक मात्रामा छोड्छ, जसले गर्दा तल्लो पार्श्व म्यालेओलस क्याल्केनियसको पार्श्व पर्खालसँग ठोक्किन्छ, पेरोनियस लोंगस टेन्डनको विस्थापन वा कम्प्रेसन हुन्छ, र पेरोनियल टेन्डनको टक्कर हुन्छ। सिन्ड्रोम, क्याल्केनियल इम्पेन्जमेन्ट दुखाइ, र पेरोनियस लोंगस टेन्डोनाइटिस।
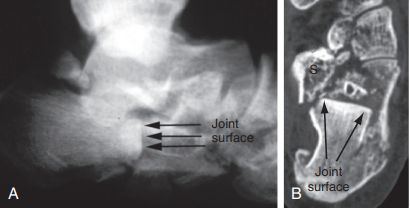
वेस्टह्यूज/एसेक्स-लोप्रेस्टी प्रविधि। A. पार्श्व फ्लोरोस्कोपीले भत्किएको जिब्रो आकारको टुक्रा पुष्टि गर्यो; B. तेर्सो समतल CT स्क्यानले स्यान्डेस प्रकारको IIC फ्र्याक्चर देखायो। क्याल्केनियसको अगाडिको भाग दुवै छविहरूमा स्पष्ट रूपमा कम गरिएको छ। S. अचानक दूरी बोक्दै।
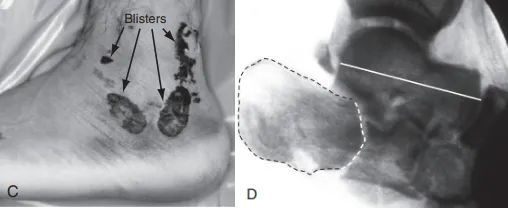
ग. गम्भीर नरम तन्तु सुन्निने र फोका आउने भएकाले पार्श्व चीरा प्रयोग गर्न सकिएन; घ. पार्श्व फ्लोरोस्कोपीले आर्टिक्युलर सतह (थोप्ले रेखा) र टालर पतन (ठोस रेखा) देखाउँछ।
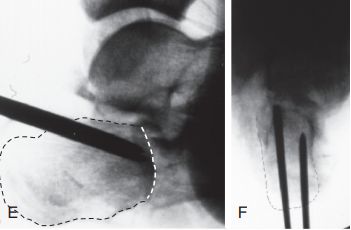
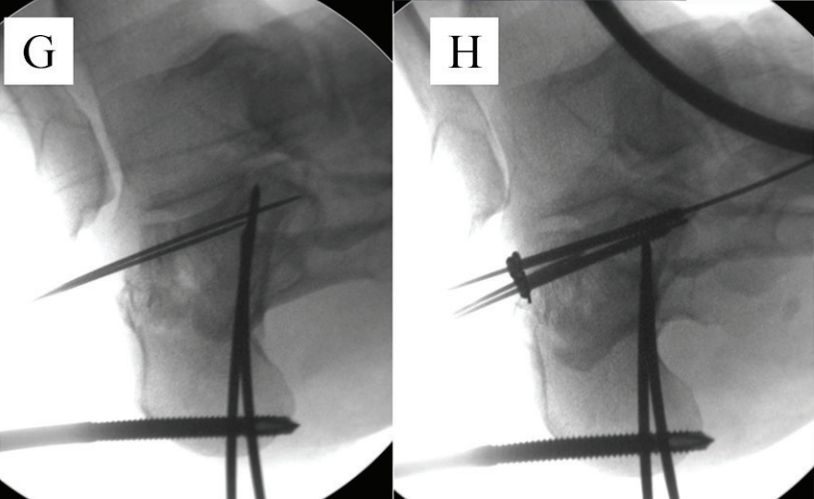
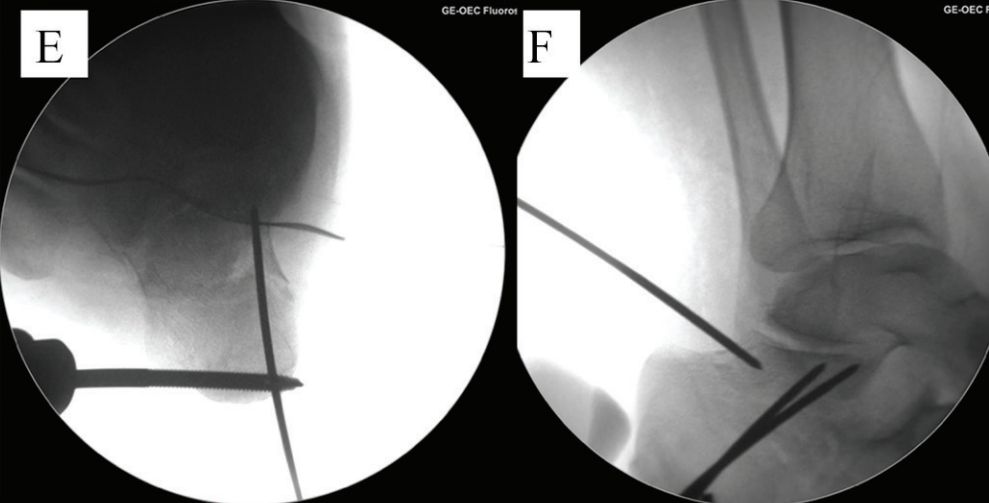
E र F। दुई खोक्रो नेल गाइड तारहरू जिब्रो आकारको टुक्राको तल्लो भागमा समानान्तर राखिएको थियो, र डटेड लाइन संयुक्त रेखा हो।
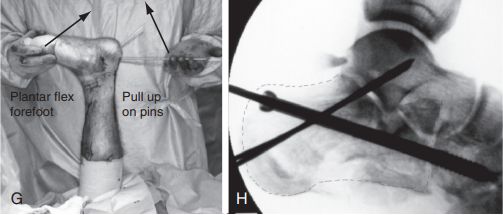
G. घुँडाको जोर्नीलाई फ्लेक्स गर्नुहोस्, गाइड पिन माथि राख्नुहोस्, र एकै समयमा फ्र्याक्चर कम गर्न प्लान्टार मिडफुट फ्लेक्स गर्नुहोस्: H. क्याल्केनियस एन्टेरियर कमिन्युसनको कारणले हुने रिडक्सन कायम राख्नको लागि एउटा ६.५ मिमी क्यानुलेटेड स्क्रू क्यूबोइड हड्डीमा फिक्स गरिएको थियो र दुई २.० मिमी किर्श्नर तारहरू सबस्प्यान आर्टिक्युलेट गरिएको थियो। स्रोत: मान फुट र एंकल सर्जरी।
Sइनस टार्सी चीरा
यो चीरा फिबुलाको टुप्पोदेखि चौथो मेटाटार्सलको आधारमा १ सेन्टिमिटर टाढा बनाइएको छ। १९४८ मा, पाल्मरले पहिलो पटक साइनस टार्सीमा सानो चीरा लागेको रिपोर्ट गरे।
२००० मा, एब्महेम एट अलले क्याल्केनियल फ्र्याक्चरको क्लिनिकल उपचारमा टार्सल साइनस दृष्टिकोण प्रयोग गरे।
o सबटालर जोर्नी, पोस्टरियर आर्टिक्युलर सतह र एन्टेरोलेटरल फ्र्याक्चर ब्लकलाई पूर्ण रूपमा खुला गर्न सक्छ;
o पार्श्व क्याल्केनियल रक्त नलीहरूलाई पर्याप्त रूपमा बेवास्ता गर्नुहोस्;
o क्याल्केनोफाइबुलर लिगामेन्ट र सबपेरोनियल रेटिनकुलम काट्नु पर्दैन, र शल्यक्रियाको क्रममा उचित इन्भर्सनद्वारा जोर्नीको ठाउँ बढाउन सकिन्छ, जसमा सानो चीरा र कम रक्तस्रावको फाइदाहरू छन्।
बेफाइदा यो हो कि एक्सपोजर स्पष्ट रूपमा अपर्याप्त छ, जसले फ्र्याक्चर घटाउने र आन्तरिक फिक्सेसनको प्लेसमेन्टलाई सीमित र असर गर्छ। यो स्यान्डर्स प्रकार I र प्रकार II क्याल्केनियल फ्र्याक्चरहरूको लागि मात्र उपयुक्त छ।
Oब्लिक सानो चीरा
साइनस टार्सी चीराको परिमार्जन, लगभग ४ सेन्टिमिटर लम्बाइ, पार्श्व म्यालेओलसभन्दा २ सेन्टिमिटर तल केन्द्रित र पछाडिको आर्टिक्युलर सतहसँग समानान्तर।
यदि शल्यक्रियापूर्व तयारी पर्याप्त छ र अवस्थाले अनुमति दिन्छ भने, यसले स्यान्डर्स प्रकार II र III इन्ट्रा-आर्टिक्युलर क्याल्केनियल फ्र्याक्चरहरूमा पनि राम्रो रिडक्सन र फिक्सेसन प्रभाव पार्न सक्छ; यदि लामो अवधिमा सबटालर जोइन्ट फ्युजन आवश्यक छ भने, उही चीरा प्रयोग गर्न सकिन्छ।
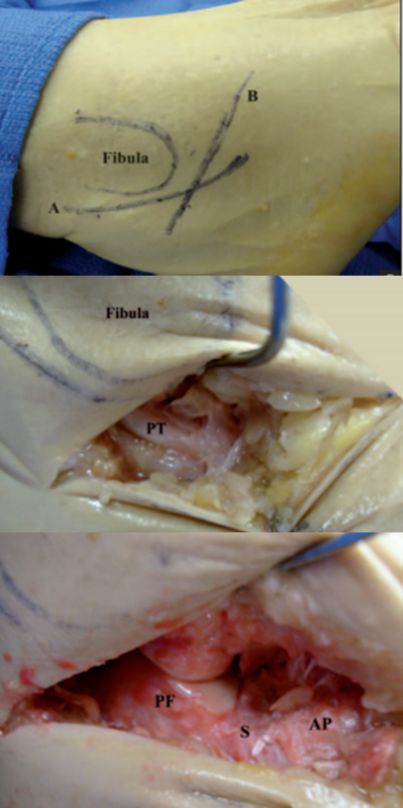
PT पेरोनियल टेन्डन। क्याल्केनियसको PF पछाडिको आर्टिक्युलर सतह। S साइनस टार्सी। AP क्याल्केनियल प्रोट्रुसन। ।
पछाडिको अनुदैर्ध्य चीरा
एकिलिस टेन्डन र पार्श्व म्यालेओलसको टुप्पो बीचको रेखाको मध्यबिन्दुबाट सुरु भएर, यो ठाडो रूपमा तल तल तल तल तल तलतिर फैलिएको छ, जसको लम्बाइ लगभग ३.५ सेन्टिमिटर हुन्छ।
टाढाको नरम तन्तुमा कम चीरा बनाइन्छ, महत्त्वपूर्ण संरचनाहरूलाई क्षति नगरी, र पछाडिको आर्टिकुलर सतह राम्रोसँग खुला हुन्छ। पर्क्युटेनियस प्राइङ र रिडक्सन पछि, इन्ट्राअपरेटिभ परिप्रेक्ष्यको मार्गदर्शनमा एक शारीरिक बोर्ड घुसाइयो, र पर्क्युटेनियस स्क्रूलाई ट्याप गरी दबाबमा फिक्स गरियो।
यो विधि स्यान्डर्स प्रकार I, II, र III को लागि प्रयोग गर्न सकिन्छ, विशेष गरी विस्थापित पोस्टरियर आर्टिक्युलर सतह वा ट्युबोरोसिटी फ्र्याक्चरको लागि।
हेरिंगबोन काट्ने
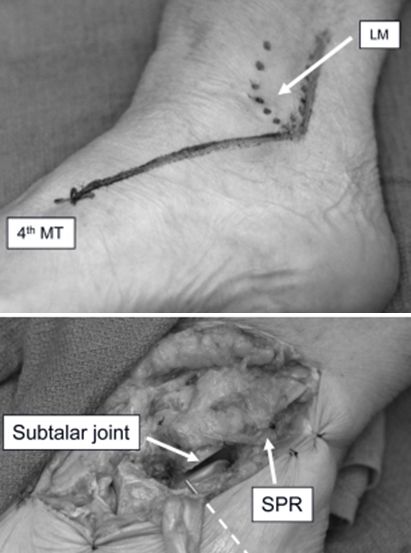
साइनस टार्सी चीराको परिमार्जन। पार्श्व मलेलियोलसको टुप्पोबाट ३ सेन्टिमिटर माथि, फाइबुलाको पछाडिको सिमानाको साथ पार्श्व मलेलियोलसको टुप्पोसम्म, र त्यसपछि चौथो मेटाटार्सलको आधारमा। यसले स्यान्डर्स प्रकार II र III क्याल्केनियल फ्र्याक्चरहरूको राम्रो कमी र फिक्सेसनलाई अनुमति दिन्छ, र आवश्यक भएमा खुट्टाको ट्रान्सफिबुला, ट्यालस, वा पार्श्व स्तम्भलाई खुलासा गर्न विस्तार गर्न सकिन्छ।
LM पार्श्व गोलीगाँठो। MT मेटाटार्सल जोर्नी। SPR सुप्रा फिबुला रेटिनाकुलम।
Aरथ्रोस्कोपिक रूपमा सहयोग गरिएको न्यूनीकरण
१९९७ मा, रामेल्टले प्रस्ताव गरे कि सबटालर आर्थ्रोस्कोपी प्रत्यक्ष दृष्टि अन्तर्गत क्याल्केनियसको पछाडिको आर्टिक्युलर सतह कम गर्न प्रयोग गर्न सकिन्छ। २००२ मा, रामेल्टले पहिलो पटक स्यान्डर्स टाइप I र II फ्र्याक्चरहरूको लागि आर्थ्रोस्कोपिक रूपमा सहयोग गरिएको पर्क्युटेनियस रिडक्सन र स्क्रू फिक्सेसन प्रदर्शन गरे।
सबटालर आर्थ्रोस्कोपीले मुख्यतया अनुगमन र सहायक भूमिका खेल्छ। यसले प्रत्यक्ष दृष्टिमा सबटालर आर्टिक्युलर सतहको अवस्था अवलोकन गर्न सक्छ, र रिडक्सन र आन्तरिक फिक्सेसनको निगरानीमा सहयोग गर्दछ। साधारण सबटालर जोर्नी विच्छेदन र ओस्टियोफाइट रिसेक्शन पनि गर्न सकिन्छ।
संकेतहरू साँघुरा छन्: केवल स्यान्डर्स प्रकार Ⅱ को लागि जसमा आर्टिक्युलर सतहको हल्का संकुचन र AO/OTA प्रकार 83-C2 फ्र्याक्चरहरू छन्; जबकि स्यान्डर्स Ⅲ, Ⅳ र AO/OTA प्रकार 83-C3 को लागि 83-C4 र 83-C4 जस्ता आर्टिक्युलर सतह पतन भएका फ्र्याक्चरहरू सञ्चालन गर्न बढी गाह्रो हुन्छन्।
शरीरको स्थिति
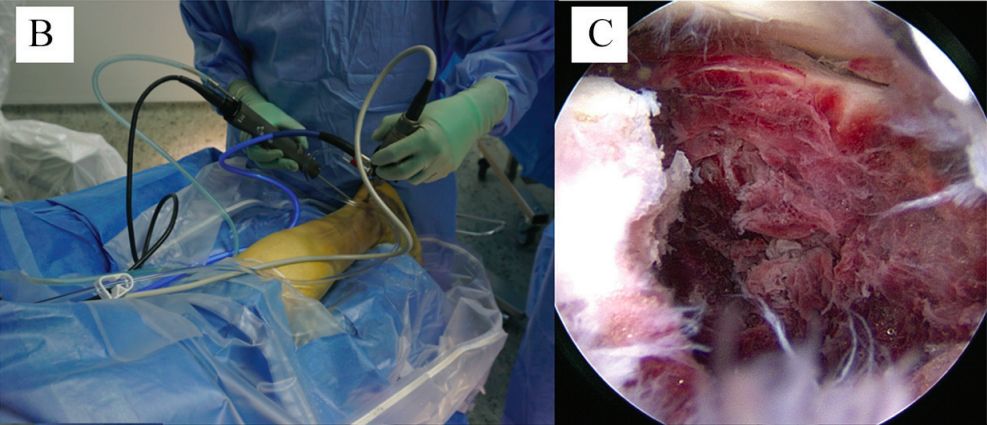
ख. पोस्टरियर एंकल आर्थ्रोस्कोपी। ग. फ्र्याक्चर र सबटालर जोर्नीमा पहुँच।
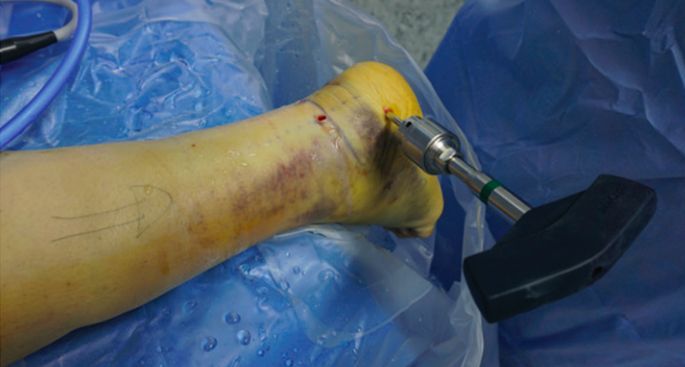
Schantz स्क्रूहरू राखिएका थिए।
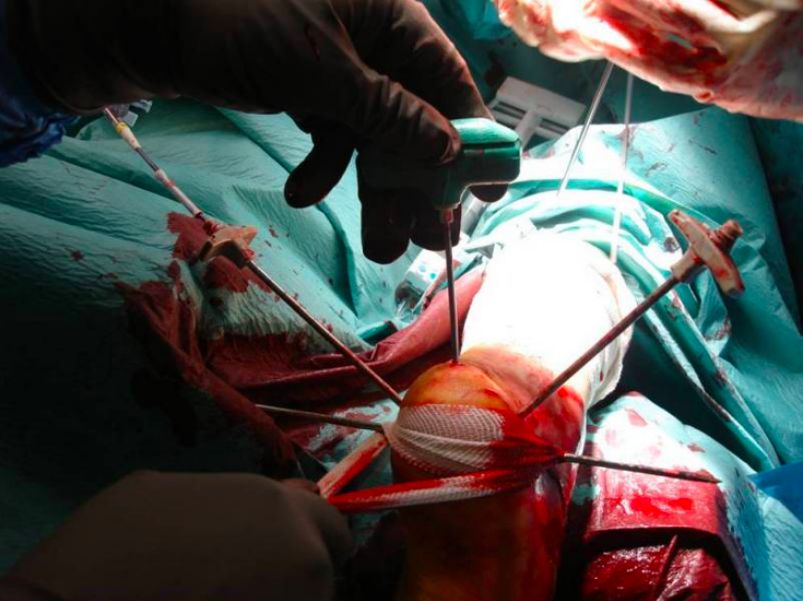
e. रिसेट र अस्थायी फिक्सेसन। f. रिसेट पछि।
छ। हड्डीको माथिल्लो भागको हड्डीको ब्लकलाई अस्थायी रूपमा ठीक गर्नुहोस्। छ। स्क्रूले ठीक गर्नुहोस्।
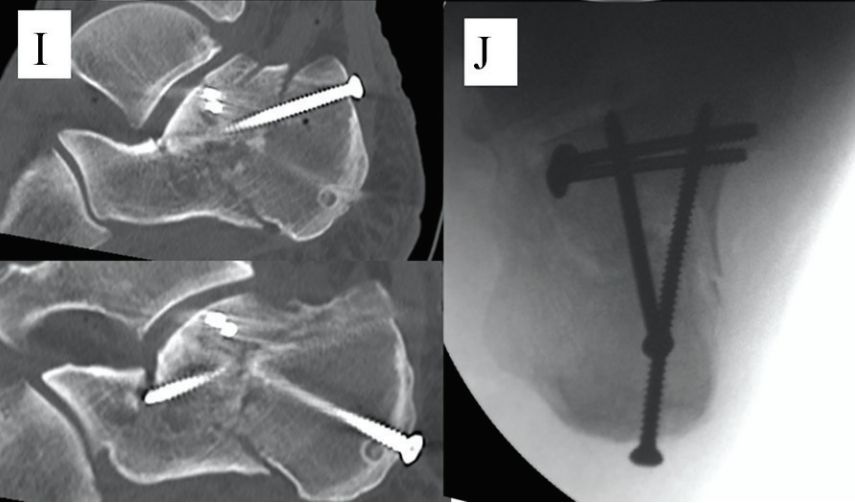
i. शल्यक्रियापछिको सेजिटल सीटी स्क्यान। j. शल्यक्रियापछिको अक्षीय दृष्टिकोण।
यसको अतिरिक्त, सबटालर जोर्नी स्पेस साँघुरो छ, र आर्थ्रोस्कोपको प्लेसमेन्टलाई सहज बनाउन जोर्नी स्पेसलाई समर्थन गर्न कर्षण वा कोष्ठकहरू आवश्यक पर्दछ; इन्ट्रा-आर्टिक्युलर हेरफेरको लागि ठाउँ सानो छ, र लापरवाह हेरफेरले सजिलैसँग आइट्रोजेनिक कार्टिलेज सतहलाई क्षति पुर्याउन सक्छ; अकुशल शल्यक्रिया प्रविधिहरूले स्थानीय चोटपटकको सम्भावना हुन्छ।
Pछालाको भागको बेलुन एन्जियोप्लास्टी
२००९ मा, बानोले पहिलो पटक क्याल्केनियल फ्र्याक्चरको उपचारको लागि बेलुन फैलाउने प्रविधि प्रस्ताव गरेकी थिइन्। स्यान्डर्स टाइप II फ्र्याक्चरको लागि, धेरैजसो साहित्यले प्रभावलाई निश्चित मान्दछ। तर अन्य प्रकारका फ्र्याक्चरहरू अझ गाह्रो हुन्छन्।
अपरेशनको क्रममा हड्डीको सिमेन्ट सबटालर जोर्नी स्पेसमा घुसेपछि, यसले आर्टिक्युलर सतहको झीज र जोर्नीको गति सीमित गर्नेछ, र फ्र्याक्चर कम गर्न बेलुन विस्तार सन्तुलित हुनेछैन।
फ्लोरोस्कोपी अन्तर्गत क्यानुला र गाइड तारको स्थान
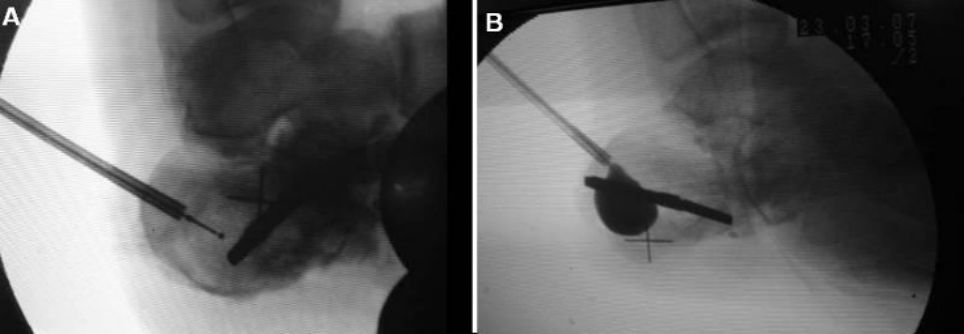
एयरब्याग मुद्रास्फीति अघि र पछिका तस्बिरहरू
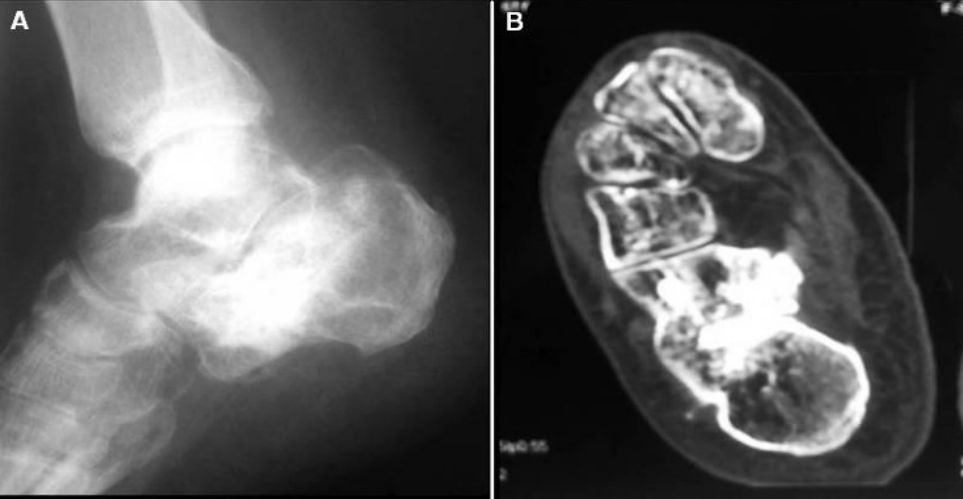
शल्यक्रिया पछि दुई वर्ष पछि एक्स-रे र सिटी छविहरू।
हाल, बेलुन प्रविधिको अनुसन्धान नमूनाहरू सामान्यतया साना हुन्छन्, र राम्रो नतिजा भएका धेरैजसो फ्र्याक्चरहरू कम-ऊर्जा हिंसाका कारण हुन्छन्। गम्भीर फ्र्याक्चर विस्थापन भएका क्याल्केनियल फ्र्याक्चरहरूको लागि थप अनुसन्धान अझै आवश्यक छ। यो छोटो अवधिको लागि गरिएको छ, र दीर्घकालीन प्रभावकारिता र जटिलताहरू अझै अस्पष्ट छन्।
Cअल्केनियल इन्ट्रामेड्युलरी नङ
२०१० मा, क्याल्केनियल इन्ट्रामेड्युलरी नङ बाहिर आयो। २०१२ मा, एम.गोल्डजाकले इन्ट्रामेड्युलरी नेलिङको साथ क्याल्केनियल फ्र्याक्चरको न्यूनतम आक्रामक उपचार गरे। यो कुरामा जोड दिनुपर्छ कि इन्ट्रामेड्युलरी नेलिङको साथ कमी प्राप्त गर्न सकिँदैन।
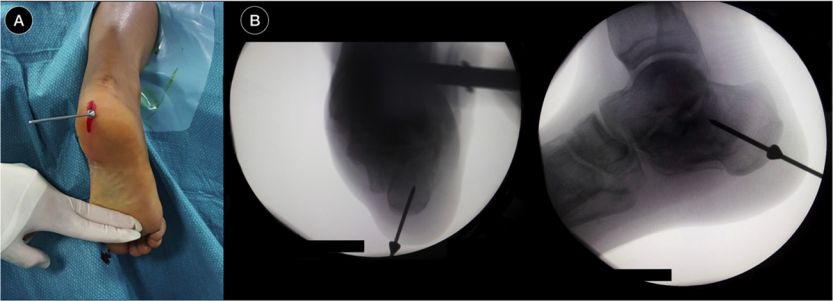
पोजिसनिङ गाइड पिन, फ्लोरोस्कोपी घुसाउनुहोस्
सबटालर जोइन्टलाई पुन: स्थान दिने
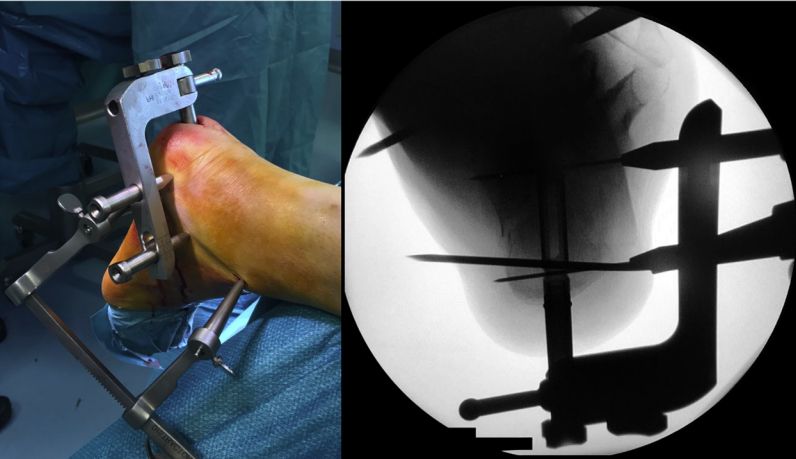
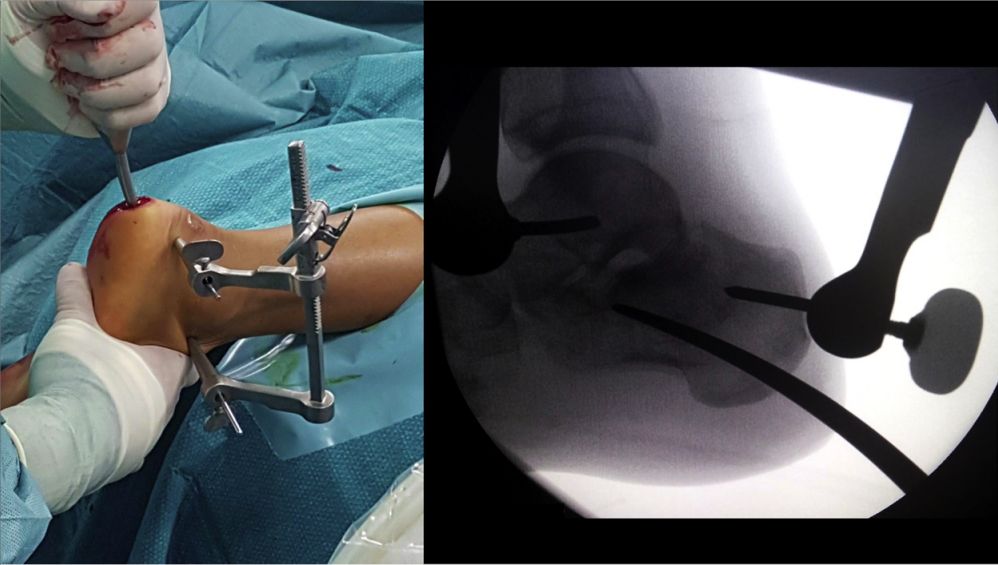
पोजिसनिङ फ्रेम राख्नुहोस्, इन्ट्रामेड्युलरी नेल चलाउनुहोस्, र दुई ५ मिमी क्यानुलेटेड स्क्रूले यसलाई फिक्स गर्नुहोस्।
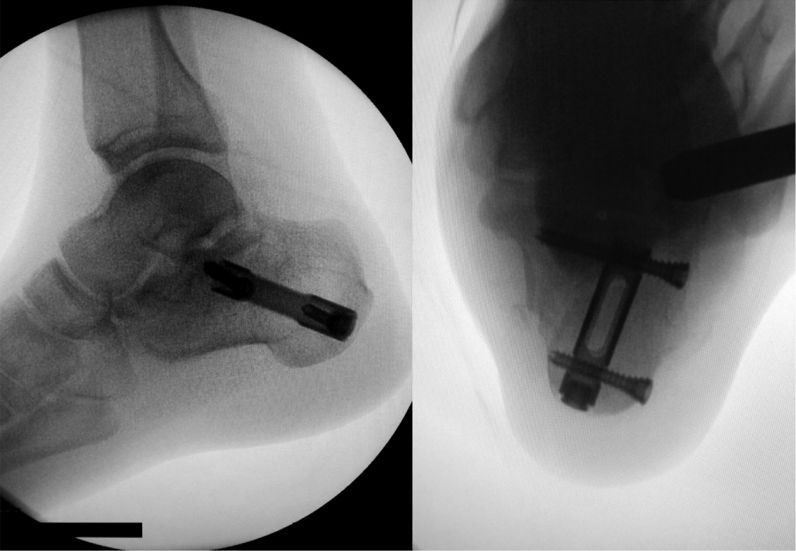
मेड्युलरी नङको इन्ट्रामेड्युलरी प्लेसमेन्ट पछिको दृष्टिकोण।
क्याल्केनियसको स्यान्डर्स टाइप II र III फ्र्याक्चरको उपचारमा इन्ट्रामेड्युलरी नेलिङ सफल देखाइएको छ। यद्यपि केही चिकित्सकहरूले यसलाई स्यान्डर्स IV फ्र्याक्चरमा लागू गर्ने प्रयास गरे, रिडक्सन अपरेशन गाह्रो थियो र आदर्श रिडक्सन प्राप्त गर्न सकिएन।
सम्पर्क व्यक्ति: योयो
WA/TEL:+8615682071283
पोस्ट समय: मे-३१-२०२३