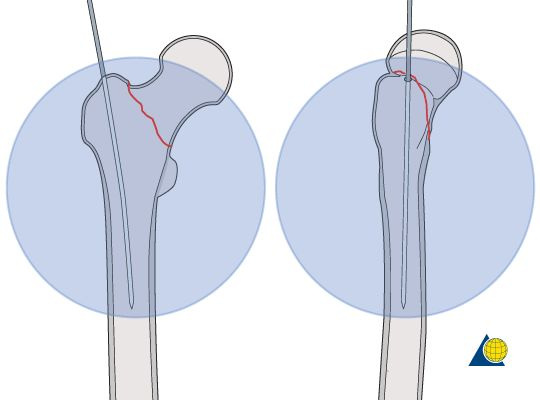
हेड र नेक स्क्रूको सन्दर्भमा, यसले ल्याग स्क्रू र कम्प्रेसन स्क्रूको डबल-स्क्रू डिजाइन अपनाउँछ। २ स्क्रूको संयुक्त इन्टरलकिङले फेमोरल हेडको घुमाउने प्रतिरोधलाई बढाउँछ।
कम्प्रेसन स्क्रू घुसाउने प्रक्रियाको क्रममा, ल्याग स्क्रूको अक्षीय चाल कम्प्रेसन स्क्रू र ल्याग स्क्रू बीचको ओक्लुसल थ्रेडद्वारा संचालित हुन्छ, र एन्टी-रोटेशन स्ट्रेस फ्र्याक्चर एन्डमा रेखीय कम्प्रेसनमा रूपान्तरण हुन्छ, जसले गर्दा स्क्रूको एन्टी-रोटेशनल बल उल्लेखनीय रूपमा बढ्छ। काट्ने कार्यसम्पादन। "Z" प्रभावबाट बच्न २ स्क्रूहरू संयुक्त रूपमा इन्टरलक गरिएका छन्।
मुख्य नङको प्रक्सिमल छेउको डिजाइन जोर्नी प्रोस्थेसिस जस्तै भएकोले नङको शरीरलाई मेड्युलरी गुहासँग बढी मिल्दो बनाउँछ, र प्रक्सिमल फेमरको बायोमेकानिकल विशेषताहरूसँग बढी मिल्दोजुल्दो बनाउँछ।
शल्यक्रिया चरणहरू
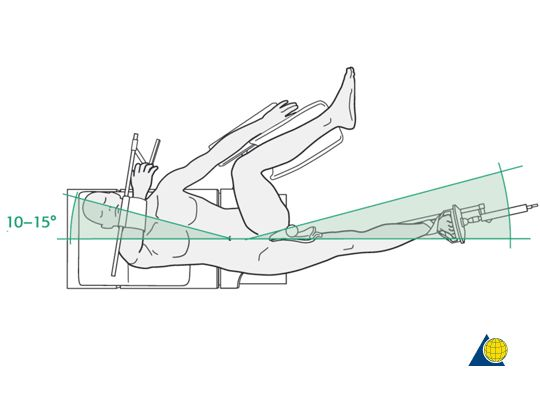
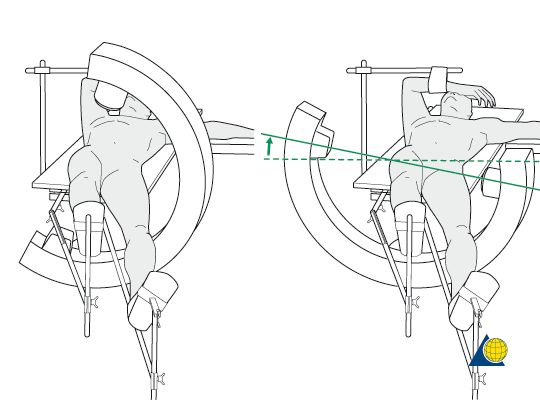
पद: बिरामीले पार्श्व वा सुपिन पोजिसन रोज्न सक्छ। बिरामीलाई सुपिन पोजिसनमा राखेर, रेडियोल्युसेन्ट अपरेटिङ टेबल वा अर्थोपेडिक ट्र्याक्सन टेबलमा। बिरामीको स्वस्थ पक्षलाई कोष्ठकमा जोडेर फिक्स गरिन्छ, र प्रभावित पक्षलाई मेड्युलरी क्याभिटीसँग पङ्क्तिबद्धता सहज बनाउन १०°-१५° जोडिन्छ।
सटीक रिसेट: शल्यक्रिया गर्नुअघि प्रभावित अंगलाई कर्षण बेडले कर्षण गर्नुहोस्, र फ्लोरोस्कोपी अन्तर्गत कर्षण दिशा समायोजन गर्नुहोस् ताकि प्रभावित अंग थोरै आन्तरिक घुमाउरो र एडक्सन स्थितिमा होस्। धेरैजसो फ्र्याक्चरहरू राम्रोसँग रिसेट गर्न सकिन्छ। प्री-अपरेटिभ रिसेट धेरै महत्त्वपूर्ण छ र मुख्य कुरा के हो भने, यदि कुनै सन्तोषजनक रिडक्सन छैन भने यसलाई सजिलै काट्नुहोस्। यसले अपरेशनको समय बचत गर्न सक्छ र अपरेशनको समयमा कठिनाई कम गर्न सक्छ। यदि रिडक्सन गाह्रो छ भने, तपाईं अपरेशनको समयमा सानो चीरा बनाउन सक्नुहुन्छ र रिडक्सनलाई सहयोग गर्न पुश रड, रिट्र्याक्टर, रिडक्सन फोर्सेप्स, आदि प्रयोग गर्न सक्नुहुन्छ। साना फ्र्याक्चरहरू भित्री र बाहिरी पक्षहरू अलग गरिएका छन्, र बारम्बार समायोजन गर्न आवश्यक छैन। अपरेशनको क्रममा कम्प्रेसन स्क्रू स्क्रू गर्दा फ्र्याक्चरको अन्त्य स्वचालित रूपमा रिसेट गर्न सकिन्छ।
कम ट्रोकान्टरको कमी: इन्ट्रामेड्युलरी नङको डिजाइनलाई मेडियल कोर्टेक्सको निरन्तरता आवश्यक पर्दैन। सामान्यतया, कम ट्रोकान्टर फ्र्याक्चर टुक्रा घटाउनु आवश्यक छैन, किनभने न्यूनतम आक्रामक बन्द रिडक्सन अपरेशनले फ्र्याक्चरको अन्त्यको रक्त परिसंचरणमा कम प्रभाव पार्छ, र फ्र्याक्चर निको पार्न सजिलो हुन्छ। यद्यपि, स्क्रू राख्नु अघि कोक्सा वारसलाई सच्याउनुपर्छ, र जमिनमा जाने समय र शल्यक्रिया पछिको वजन-असर गर्ने समय उचित रूपमा ढिलाइ गर्नुपर्छ।
चीरा लगाउने स्थिति: ग्रेटर ट्रोकान्टर एपेक्सको प्रोक्सिमल छेउमा लगभग एन्टेरियर सुपीरियर इलियाक स्पाइनको स्तरमा ३-५ सेन्टिमिटर लामो अनुदैर्ध्य चीरा बनाइन्छ। प्रोक्सिमल फेमरको बाहिरी छेउमा किर्स्नर तार राख्न सकिन्छ, र सी-आर्म फ्लोरोस्कोपी अन्तर्गत फेमरको लामो अक्षसँग मिल्दोजुल्दो समायोजन गर्न सकिन्छ, ताकि चीराको स्थिति अझ सटीक होस्।
प्रवेश बिन्दु निर्धारण गर्नुहोस्: प्रवेश बिन्दु ग्रेटर ट्रोकान्टरको शिखरमा थोरै मध्यस्थ छ, जुन अगाडिको दृश्यमा मेडुलरी गुहाको लामो अक्षको ४° पार्श्व विचलनसँग मेल खान्छ। पार्श्व दृश्यमा, नेल प्रवेश बिन्दु मेडुलरी गुहाको लामो अक्षमा अवस्थित छ;
सुई प्रवेश बिन्दु
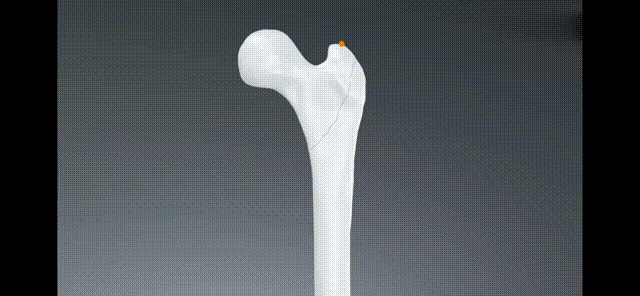
InsertCommentGयुइडPin Fल्युरोस्कोपी
पूर्ण रूपमा आरइम्ड

इन्टरट्यान मुख्य नङको प्रोक्सिमल छेउ तुलनात्मक रूपमा बाक्लो भएकोले, अपरेशनको क्रममा पूर्ण रीमिङ पछि मात्र नङ घुसाउन सकिन्छ। रीमिङ ड्रिलको प्रतिबन्धक उपकरणले एन्ट्री च्यानल उपकरणलाई छुँदा प्रोक्सिमल रीमिङ रोकिनुपर्छ। डिस्टल फेमोरल शाफ्ट रिएमिङ गरिएको छ कि छैन भन्ने कुरा मेडुलरी गुहाको आकार निर्धारण गरिएको छ भन्ने कुरामा निर्भर गर्दछ। यदि प्रीऑपरेटिभ एक्स-रेले प्रोक्सिमल फेमोरल शाफ्टको मेडुलरी गुहा स्पष्ट रूपमा साँघुरो भएको पत्ता लगायो भने, अपरेशन अघि फेमोरल शाफ्ट रिमर तयार गर्नुपर्छ। यदि रीमिङ पर्याप्त छैन भने, यसले स्क्रू घुसाउन गाह्रो बनाउनेछ। स्क्रू गर्ने प्रक्रियाको क्रममा, यो सानो दायरामा हल्लाउन सक्छ। इन्ट्रामेडुलरी नङको पार्श्व घटकहरूबाट बच्नुपर्छ, तर नङको पुच्छरमा हिंस्रक ढकढकाउनबाट बच्नुपर्छ। यस्तो नराम्रो ढकढकाइले अपरेशनको क्रममा हड्डी फुट्न वा घटाएपछि फ्र्याक्चरको पुन: स्थानान्तरण गर्न सजिलैसँग हुन सक्छ।
नरम तन्तु सुरक्षा स्लिभ घुसाउनुहोस्, ड्रिलको साथ गाइड तारको साथ ड्रिल गर्नुहोस्, र इन्ट्रामेडुलरी नेलको लागि प्रोक्सिमल फेमोरल च्यानल विस्तार गर्नुहोस् (माथिको तस्वीर); यदि मेडुलरी क्याभिटी साँघुरो छ भने, मेडुलरी क्याभिटीलाई उपयुक्त चौडाइमा विस्तार गर्न रिमेड सफ्ट ड्रिल प्रयोग गर्नुहोस्; गाइडलाई जडान गर्नुहोस् इन्टरट्यान मुख्य नेललाई मेडुलरी क्याभिटीमा घुसाउनुहोस् (तल);
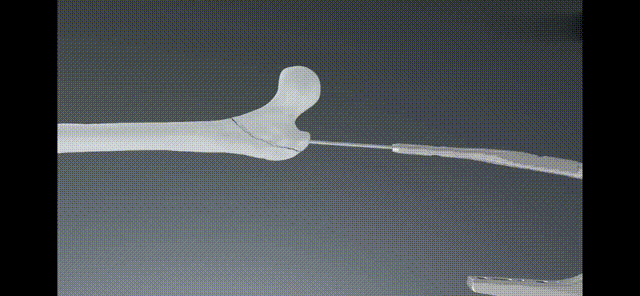
PलगभगLओक

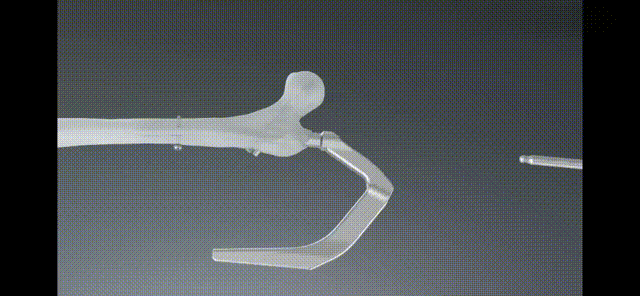
ल्याग स्क्रू प्लेसमेन्ट


कम्प्रेसन स्क्रू प्लेसमेन्ट


डिस्टल लकिङ कीलमा पेच लगाउनुहोस्


Rभावना व्यक्त गर्नुLओक

अन्त्य कप
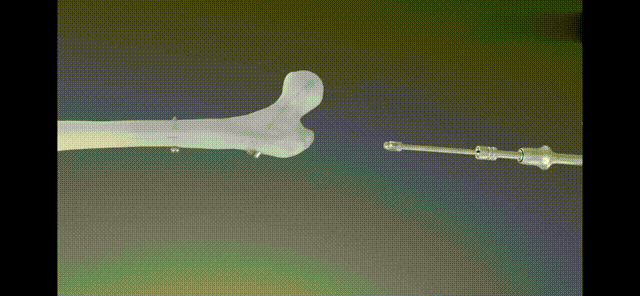
शल्यक्रिया पछिको उपचार
शल्यक्रिया पछि ४८ घण्टा पछि संक्रमण रोक्न एन्टिबायोटिकहरू नियमित रूपमा प्रयोग गरिन्थ्यो; तल्लो भागमा गहिरो नसा थ्रोम्बोसिस (DVT) रोक्न कम-आणविक-तौल हेपरिन क्याल्सियम र एयर पम्पहरू प्रयोग गरिन्थ्यो, र आधारभूत चिकित्सा रोगहरूको उपचार जारी राखिएको थियो। फ्र्याक्चर घटाउने र आन्तरिक फिक्सेसन बुझ्नको लागि श्रोणिको प्लेन रेडियोग्राफहरू र प्रभावित हिप जोर्नीको एन्टेरोपोस्टेरियर र पार्श्व रेडियोग्राफहरू नियमित रूपमा लिइयो।
शल्यक्रिया पछि पहिलो दिन, बिरामीलाई अर्ध-आलसी स्थितिमा क्वाड्रिसेप्स फेमोरिसको आइसोमेट्रिक संकुचन गर्न प्रोत्साहित गरिएको थियो। दोस्रो दिन, बिरामीलाई ओछ्यानमा बस्न निर्देशन दिइएको थियो। तेस्रो दिन, बिरामीलाई ओछ्यानमा सक्रिय रूपमा हिप र घुँडा फ्लेक्सन अभ्यास गरिएको थियो। प्रभावित अंगमा कुनै भार बोक्ने छैन। सक्षम बिरामीहरूलाई शल्यक्रिया पछि ४ हप्तासम्म सहन सकिने दायरा भित्र प्रभावित अंगमा भार बोक्न प्रोत्साहित गर्नुहोस्। ६ देखि ८ हप्तामा एक्स-रे फलो-अप अनुसार तौल बोक्ने वाकरको साथ बिस्तारै हिंड्नुहोस्। स्वतन्त्र रूपमा हिंड्न नसक्ने र गम्भीर ओस्टियोपोरोसिस भएका बिरामीहरू एक्स-रेमा हड्डीको निरन्तर वृद्धि भएका बिरामीहरूका लागि, तिनीहरू समर्थन मुनि तौल बोक्ने साथ बिस्तारै हिंड्न सक्छन्।
सम्पर्क व्यक्ति: योयो (उत्पादन प्रबन्धक)
टेलिफोन/व्हाट्सएप: +८६ १५६८२०७१२८३
पोस्ट समय: मे-०८-२०२३











