ट्रान्सआर्टिक्युलर बाह्य फ्रेम फिक्सेसनको लागि पहिले वर्णन गरिए अनुसार शल्यक्रिया अघिको तयारी र स्थिति।
इन्ट्रा-आर्टिक्युलर फ्र्याक्चर रिपोजिसनिङ र फिक्सेसन:
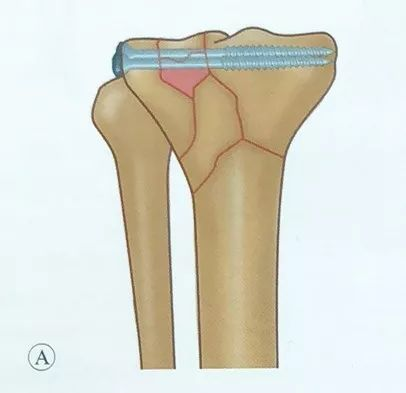
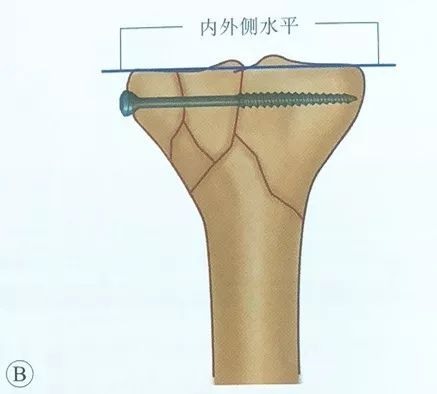
सीमित चीरा घटाउने र फिक्सेसन प्रयोग गरिन्छ। तल्लो आर्टिक्युलर सतहको फ्र्याक्चरलाई मेनिस्कस मुनिको जोर्नी क्याप्सुलको साना एन्टेरोमेडियल र एन्टेरोलेटरल चीराहरू र पार्श्व चीरा मार्फत सिधै कल्पना गर्न सकिन्छ।
प्रभावित अंगको कर्षण र ठूला हड्डीका टुक्राहरूलाई सीधा गर्न लिगामेन्टको प्रयोग, र मध्यवर्ती कम्प्रेसनलाई प्राइङ र प्लकिङ गरेर रिसेट गर्न सकिन्छ।
टिबियल पठारको चौडाइ पुनर्स्थापित गर्न ध्यान दिनुहोस्, र जब आर्टिक्युलर सतह मुनि हड्डीको दोष हुन्छ, आर्टिक्युलर सतहलाई रिसेट गर्न प्रयास गरेपछि आर्टिक्युलर सतहलाई समर्थन गर्न हड्डी कलम गर्नुहोस्।
मध्य र पार्श्व प्लेटफर्महरूको उचाइमा ध्यान दिनुहोस्, ताकि त्यहाँ कुनै आर्टिक्युलर सतह चरण नहोस्।
रिसेट कायम राख्न रिसेट क्ल्याम्प वा किर्स्नर पिनको साथ अस्थायी फिक्सेसन प्रयोग गरिन्छ।
खोक्रो स्क्रूको प्लेसमेन्ट, स्क्रूहरू आर्टिक्युलर सतहसँग समानान्तर हुनुपर्छ र सबकोन्ड्रल हड्डीमा अवस्थित हुनुपर्छ, ताकि फिक्सेसनको बल बढोस्। स्क्रूहरू जाँच गर्न र जोर्नीमा कहिल्यै स्क्रूहरू नचलाउन इन्ट्राअपरेटिभ एक्स-रे फ्लोरोस्कोपी गर्नुपर्छ।
एपिफिसियल फ्र्याक्चर रिपोजिसनिङ:
कर्षणले प्रभावित अंगको लम्बाइ र यान्त्रिक अक्षलाई पुनर्स्थापित गर्छ।
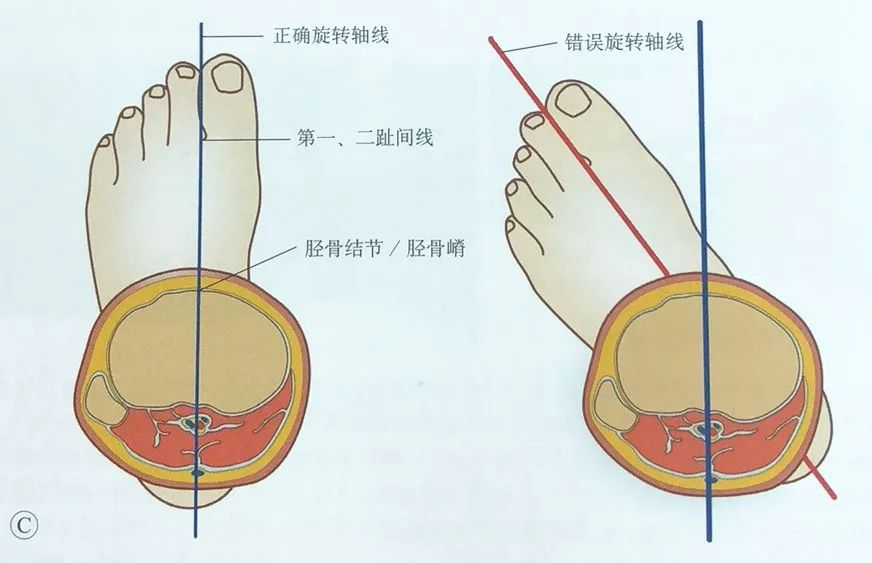
प्रभावित अंगको घुमाउरो विस्थापनलाई सच्याउन टिबियल ट्युबोरोसिटीलाई पल्पेट गरेर र यसलाई पहिलो र दोस्रो औंलाहरू बीच दिशानिर्देश गरेर ध्यान दिइन्छ।
निकटवर्ती रिंग प्लेसमेन्ट
टिबियल प्लेटो टेन्सन तार प्लेसमेन्टको लागि सुरक्षित क्षेत्रहरूको दायरा:
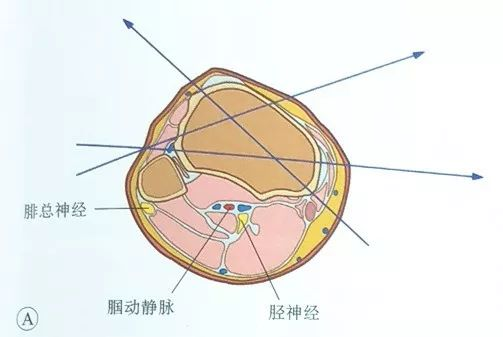
पप्लिटियल धमनी, पप्लिटियल नसा र टिबियल स्नायु टिबियाको पछाडितिर जान्छन्, र सामान्य पेरोनियल स्नायु फाइबुलर हेडको पछाडितिर जान्छन्। त्यसकारण, सुईको प्रवेश र निकास दुवै टिबियल पठारको अगाडि गर्नुपर्छ, अर्थात्, सुई टिबियाको मध्यवर्ती सीमाको अगाडि र फाइबुलाको अगाडिको सीमाको अगाडि स्टीलको सुईमा प्रवेश र निकास गर्नुपर्छ।
पार्श्व तर्फ, सुईलाई फाइबुलाको अगाडिको किनारबाट घुसाउन सकिन्छ र पूर्ववर्ती तर्फ वा मध्य तर्फबाट बाहिर निकाल्न सकिन्छ; मध्य प्रवेश बिन्दु सामान्यतया टिबियल पठार र यसको अगाडिको तर्फको मध्य तर्फ हुन्छ, जसले गर्दा तनाव तारलाई थप मांसपेशी तन्तुहरूबाट जानबाट जोगाउन सकिन्छ।
साहित्यमा रिपोर्ट गरिएको छ कि टेन्सन तारको प्रवेश बिन्दु आर्टिक्युलर सतहबाट कम्तिमा १४ मिमी टाढा हुनुपर्छ ताकि टेन्सन तार जोर्नी क्याप्सुलमा प्रवेश गर्न र संक्रामक गठिया हुनबाट रोकियोस्।
पहिलो टेन्सन तार राख्नुहोस्:
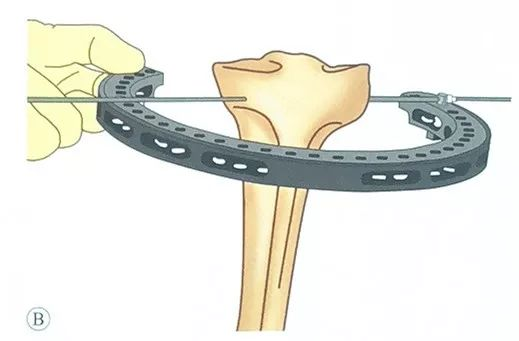
एउटा जैतुनको पिन प्रयोग गर्न सकिन्छ, जुन औंठी होल्डरमा रहेको सेफ्टी पिनबाट गुज्रिन्छ, जसले गर्दा सेफ्टी पिनको बाहिरी भागमा जैतुनको टाउको रहन्छ।
सहायकले औंठी होल्डरको स्थिति कायम राख्छ ताकि यो आर्टिक्युलर सतहसँग समानान्तर होस्।
नरम तन्तु र टिबियल प्लेटो मार्फत जैतुन पिन ड्रिल गर्नुहोस्, प्रवेश र निकास बिन्दुहरू एउटै समतलमा छन् भनी सुनिश्चित गर्न यसको दिशा नियन्त्रण गर्न सावधान रहनुहोस्।
कन्ट्रालेटरल साइडबाट छाला बाहिर निस्केपछि जैतुनको टाउकोले सेफ्टी पिनलाई नछुएसम्म सुईबाट बाहिर निस्कन जारी राख्नुहोस्।
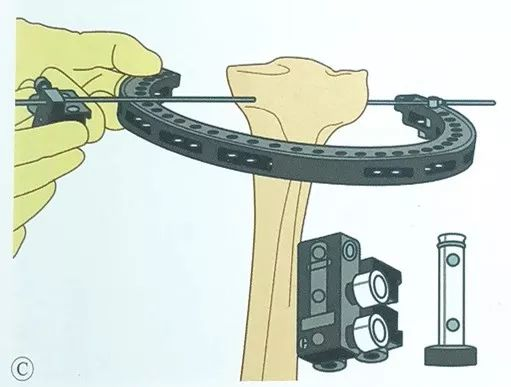
कन्ट्रालेटरल साइडमा वायर क्ल्याम्प स्लाइड स्थापना गर्नुहोस् र वायर क्ल्याम्प स्लाइडबाट ओलिभ पिन पास गर्नुहोस्।
अपरेशनको क्रममा सधैं टिबियल प्लेटोलाई रिंग फ्रेमको बीचमा राख्ने कुरामा ध्यान दिनुहोस्।
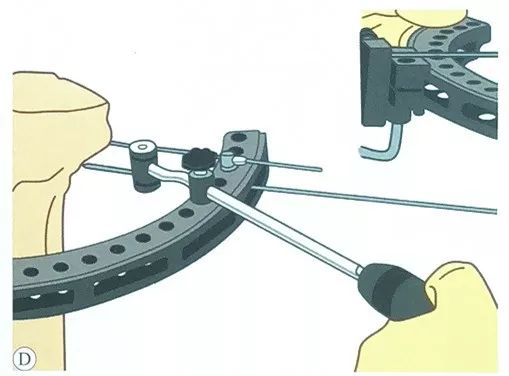
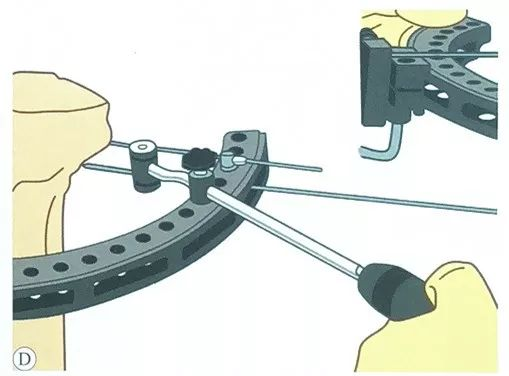
गाइड मार्फत, दोस्रो टेन्सन तार समानान्तरमा राखिएको छ, तार क्ल्याम्प स्लाइडको विपरीत छेउबाट पनि।
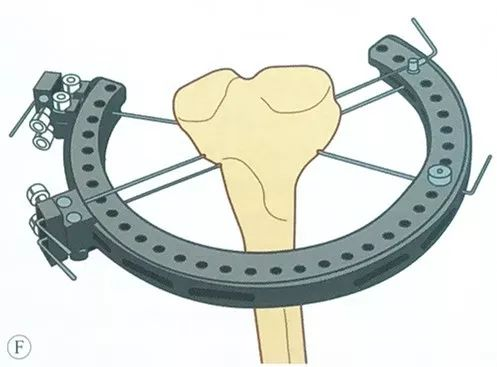
तेस्रो टेन्सन तार राख्नुहोस्, पहिलेको सेटको टेन्सन तारलाई सबैभन्दा ठूलो कोणमा पारेर सकेसम्म सुरक्षित दायरामा हुनुपर्छ, सामान्यतया दुई सेटको स्टील तार ५०° ~ ७०° को कोण हुन सक्छ।
टेन्सन तारमा प्रिलोड लगाइयो: टाइटनरलाई पूर्ण रूपमा टेन्सन गर्नुहोस्, टेन्सन तारको टुप्पोलाई टाइटनरबाट पार गर्नुहोस्, ह्यान्डललाई कम्प्रेस गर्नुहोस्, टेन्सन तारमा कम्तिमा १२००N को प्रिलोड लगाउनुहोस्, र त्यसपछि L-ह्यान्डल लक लगाउनुहोस्।
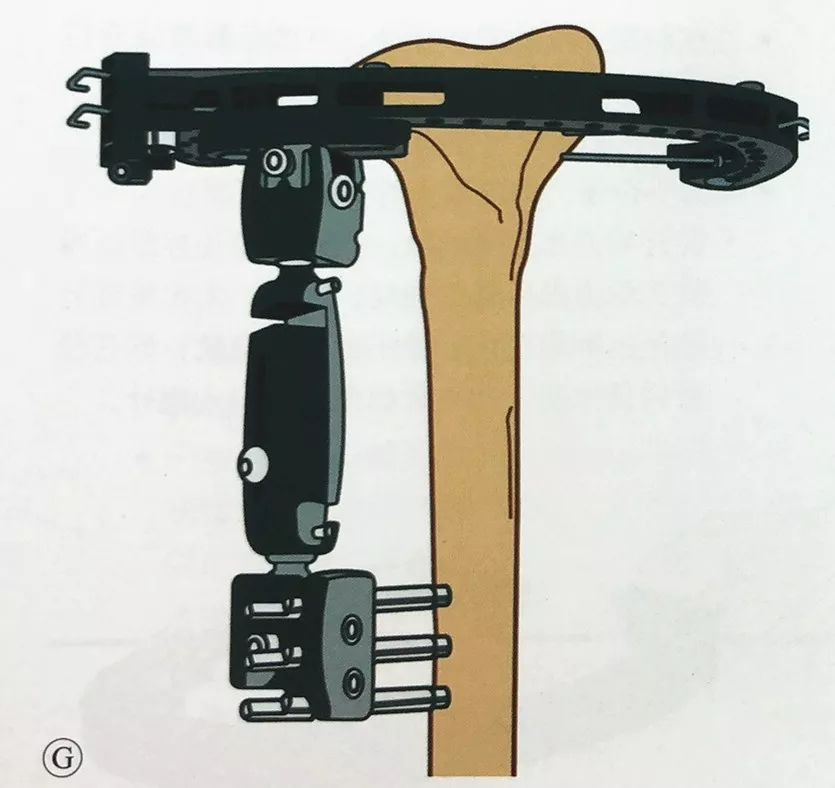
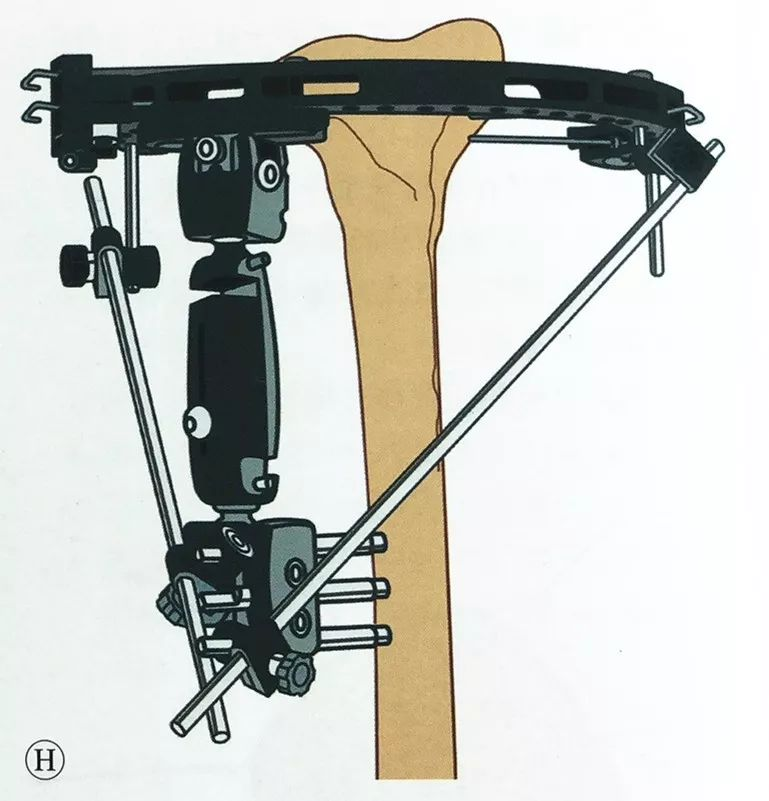
पहिले वर्णन गरिएझैं घुँडामा बाह्य फिक्सेसनको उही विधि लागू गर्दै, डिस्टल टिबियामा कम्तिमा दुईवटा Schanz स्क्रू राख्नुहोस्, एकल-आर्म्ड बाह्य फिक्सेटर जोड्नुहोस्, र यसलाई परिधि बाह्य फिक्सेटरमा जडान गर्नुहोस्, र फिक्सेसन पूरा गर्नु अघि मेटाफिसिस र टिबियल स्टेम सामान्य मेकानिकल अक्ष र घुमाउरो पङ्क्तिबद्धतामा छन् भनी पुन: पुष्टि गर्नुहोस्।
यदि थप स्थिरता आवश्यक छ भने, रिंग फ्रेमलाई कनेक्टिङ रडको साथ बाह्य फिक्सेसन हातमा जोड्न सकिन्छ।
चिरा बन्द गर्दै
शल्यक्रिया गरिएको चीरा तह-तह बन्द गरिएको छ।
सुईको नलीलाई अल्कोहल गज र्यापले सुरक्षित गरिन्छ।
शल्यक्रिया पछिको व्यवस्थापन
फेसियल सिन्ड्रोम र स्नायु चोट
चोट लागेको ४८ घण्टा भित्र, फेसियल कम्पार्टमेन्ट सिन्ड्रोमको उपस्थिति अवलोकन र निर्धारण गर्न सावधानी अपनाउनु पर्छ।
प्रभावित अंगको भास्कुलर स्नायुहरूलाई ध्यानपूर्वक अवलोकन गर्नुहोस्। रक्त आपूर्तिमा अवरोध वा प्रगतिशील स्नायु क्षतिलाई आपतकालीन अवस्थाको रूपमा उचित रूपमा व्यवस्थापन गर्नुपर्छ।
कार्यात्मक पुनर्वास
यदि कुनै अन्य साइट चोटपटक वा सह-रोगहरू छैनन् भने, शल्यक्रिया पछिको पहिलो दिनमा कार्यात्मक अभ्यासहरू सुरु गर्न सकिन्छ। उदाहरणका लागि, क्वाड्रिसेप्सको आइसोमेट्रिक संकुचन र घुँडाको निष्क्रिय चाल र गोलीगाँठोको सक्रिय चाल।
प्रारम्भिक सक्रिय र निष्क्रिय गतिविधिहरूको उद्देश्य शल्यक्रिया पछि सकेसम्म छोटो समयको लागि घुँडाको जोर्नीको गतिको अधिकतम दायरा प्राप्त गर्नु हो, अर्थात्, ४ ~ ६ हप्तामा घुँडाको जोर्नीको गतिको पूर्ण दायरा सकेसम्म धेरै प्राप्त गर्नु हो। सामान्यतया, शल्यक्रियाले घुँडाको स्थिरता पुनर्निर्माणको उद्देश्य प्राप्त गर्न सक्षम हुन्छ, जसले गर्दा चाँडै
गतिविधि। यदि सुन्निने कम हुन पर्खने कारणले गर्दा कार्यात्मक अभ्यासहरू ढिलाइ भएमा, यो कार्यात्मक पुन: प्राप्तिको लागि अनुकूल हुनेछैन।
तौल वहन: प्रारम्भिक तौल वहन सामान्यतया वकालत गरिँदैन, तर डिजाइन गरिएको इन्ट्रा-आर्टिक्युलर फ्र्याक्चरको लागि कम्तिमा १० देखि १२ हप्ता वा पछि।
घाउ निको पार्ने: शल्यक्रिया पछि २ हप्ता भित्र घाउ निको भएको कुरालाई नजिकबाट नियाल्नुहोस्। यदि घाउमा संक्रमण भयो वा ढिलो निको भयो भने, सकेसम्म चाँडो शल्यक्रिया गर्नुपर्छ।
पोस्ट समय: अगस्ट-१६-२०२४










